Typ 2 Diabetes
Was ist Typ-2-Diabetes?
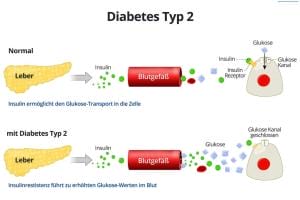
Typ-2-Diabetes ist eine lebenslange Krankheit, die Ihren Körper daran hindert, Insulin so zu verwenden, wie er sollte. Menschen mit Typ-2-Diabetes wird eine Insulinresistenz nachgesagt.
Menschen im mittleren oder höheren Alter erkranken am ehesten an dieser Art von Diabetes. Früher hieß es Altersdiabetes. Aber Typ-2-Diabetes betrifft auch Kinder und Jugendliche, hauptsächlich wegen Fettleibigkeit bei Kindern.
Typ 2 ist die häufigste Form von Diabetes. In den USA gibt es etwa 29 Millionen Menschen mit Typ 2. Weitere 84 Millionen haben Prädiabetes, was bedeutet, dass ihr Blutzucker (oder Blutzucker) hoch, aber noch nicht hoch genug ist, um Diabetes zu sein.
 Anzeichen und Symptome von Typ-2-Diabetes
Anzeichen und Symptome von Typ-2-Diabetes
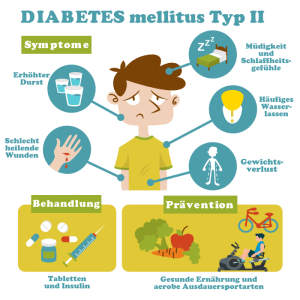
Die Symptome von Typ-2-Diabetes können so mild sein, dass Sie sie nicht bemerken. Ungefähr 8 Millionen Menschen, die es haben, wissen es nicht. Zu den Symptomen gehören:
- Sehr durstig sein
- Viel pinkeln
- Verschwommene Sicht
- Schrullig sein
- Kribbeln oder Taubheit in Ihren Händen oder Füßen
- Müdigkeit / Gefühl der Erschöpfung
- Wunden, die nicht heilen
- Hefeinfektionen, die immer wiederkehren
- Hungrig sein
- Abnehmen ohne zu versuchen
- Mehr Infektionen bekommen
Wenn Sie dunkle Ausschläge um Ihren Hals oder Ihre Achselhöhlen haben, suchen Sie Ihren Arzt auf. Diese werden als Acanthosis nigricans bezeichnet und können Anzeichen dafür sein, dass Ihr Körper gegen Insulin resistent wird.
Ursachen von Typ-2-Diabetes
Ihre Bauchspeicheldrüse produziert ein Hormon namens Insulin. Es hilft Ihren Zellen, Glukose, eine Zuckerart, aus der Nahrung, die Sie essen, in Energie umzuwandeln. Menschen mit Typ-2-Diabetes produzieren Insulin, aber ihre Zellen verwenden es nicht so gut, wie sie sollten.
Zunächst produziert Ihre Bauchspeicheldrüse mehr Insulin, um zu versuchen, Glukose in Ihre Zellen zu bringen. Aber irgendwann kann es nicht mehr mithalten und die Glukose sammelt sich stattdessen in Ihrem Blut an.
Normalerweise verursacht eine Kombination von Dingen Typ-2-Diabetes. Dazu könnten gehören:
- Gene. Wissenschaftler haben verschiedene DNA-Teile gefunden, die beeinflussen, wie Ihr Körper Insulin produziert.
- Extra Gewicht. Übergewicht oder Fettleibigkeit können Insulinresistenz verursachen, besonders wenn Sie Ihre zusätzlichen Pfunde um Ihre Mitte tragen.
- Metabolisches Syndrom. Menschen mit Insulinresistenz haben oft eine Reihe von Erkrankungen, darunter hoher Blutzucker, zusätzliches Fett um die Taille, Bluthochdruck und hohe Cholesterin- und Triglyceridwerte.
- Zu viel Glukose aus Ihrer Leber. Wenn Ihr Blutzucker niedrig ist, produziert und sendet Ihre Leber Glukose aus. Nach dem Essen steigt Ihr Blutzucker und Ihre Leber wird normalerweise langsamer und speichert ihre Glukose für später. Aber die Leber mancher Leute tut das nicht. Sie kurbeln weiter Zucker aus.
- Schlechte Kommunikation zwischen Zellen. Manchmal senden Zellen die falschen Signale oder nehmen Nachrichten nicht richtig auf. Wenn diese Probleme beeinflussen, wie Ihre Zellen Insulin oder Glukose herstellen und verwenden, kann eine Kettenreaktion zu Diabetes führen.
- Zerbrochene Betazellen. Wenn die insulinproduzierenden Zellen zur falschen Zeit die falsche Menge Insulin aussenden, wird Ihr Blutzuckerspiegel abgeworfen. Hoher Blutzucker kann auch diese Zellen schädigen.
- Typ-2-Diabetes-Risikofaktoren
Bestimmte Dinge machen es wahrscheinlicher, dass Sie Typ-2-Diabetes bekommen. Je mehr davon auf Sie zutreffen, desto höher sind Ihre Chancen, es zu bekommen. Einige Dinge hängen damit zusammen, wer Sie sind:
- Alter. 45 oder älter
- Familie. Ein Elternteil, eine Schwester oder ein Bruder mit Diabetes
- Ethnizität. Afroamerikaner, Ureinwohner Alaskas, Ureinwohner Amerikas, asiatischer Amerikaner, Hispanoamerikaner oder Latinos oder Amerikaner der pazifischen Inselbewohner
Zu den Risikofaktoren im Zusammenhang mit Ihrer Gesundheit und Krankengeschichte gehören:
- Prädiabetes
- Herz- und Blutgefäßerkrankungen
- Hoher Blutdruck, selbst wenn er behandelt und unter Kontrolle ist
- Niedriges HDL (“gutes”) Cholesterin
- Hohe Triglyceride
- Übergewicht oder Fettleibigkeit
- Ein Baby zu haben, das mehr als 9 Pfund wog
- Gestationsdiabetes während der Schwangerschaft
- Polyzystisches Ovarialsyndrom (PCOS)
- Depression
Andere Dinge, die Ihr Diabetesrisiko erhöhen, haben mit Ihren täglichen Gewohnheiten und Ihrem Lebensstil zu tun. Gegen diese können Sie etwas tun:
- Wenig oder gar keine Bewegung bekommen
- Rauchen
- Betonen
- Schlafen zu wenig oder zu viel
Typ-2-Diabetes-Diagnose und -Tests
Ihr Arzt kann Ihr Blut auf Anzeichen von Typ-2-Diabetes untersuchen. Normalerweise werden Sie an 2 Tagen getestet, um die Diagnose zu bestätigen. Aber wenn Ihr Blutzucker sehr hoch ist oder Sie viele Symptome haben, kann ein Test alles sein, was Sie brauchen.
A1c. Es ist wie ein Durchschnitt Ihres Blutzuckers in den letzten 2 oder 3 Monaten.
Plasmaglukose nüchtern. Dies wird auch als Nüchternblutzuckertest bezeichnet. Es misst Ihren Blutzucker auf nüchternen Magen. Sie dürfen 8 Stunden vor dem Test nichts außer Wasser essen oder trinken.
Oraler Glukosetoleranztest (OGTT). Dieser misst Ihren Blutzucker vor und 2 Stunden nachdem Sie etwas Süßes getrunken haben, um zu sehen, wie Ihr Körper mit dem Zucker umgeht.
Typ-2-Diabetes-Behandlung
Die Behandlung von Typ-2-Diabetes umfasst eine Mischung aus Änderungen des Lebensstils und Medikamenten.
Änderungen des Lebensstils
Möglicherweise können Sie Ihren Zielblutzuckerspiegel allein mit Diät und Bewegung erreichen.
Gewichtsverlust. Das Abnehmen zusätzlicher Pfunde kann helfen. Während es gut ist, 5 % Ihres Körpergewichts zu verlieren, scheint es ideal zu sein, mindestens 7 % zu verlieren und es fernzuhalten. Das bedeutet, dass jemand, der 180 Pfund wiegt, seinen Blutzuckerspiegel ändern kann, indem er etwa 13 Pfund abnimmt. Gewichtsverlust kann überwältigend erscheinen, aber Portionskontrolle und gesunde Ernährung sind ein guter Anfang.
Gesundes Essen. Es gibt keine spezifische Diät für Typ-2-Diabetes. Ein registrierter Ernährungsberater kann Ihnen etwas über Kohlenhydrate beibringen und Ihnen helfen, einen Ernährungsplan zu erstellen, an den Sie sich halten können. Konzentrieren Sie sich auf:
Weniger Kalorien essen
Reduzieren Sie raffinierte Kohlenhydrate, insbesondere Süßigkeiten
Hinzufügen von Gemüse und Obst zu Ihrer Ernährung
Mehr Ballaststoffe bekommen
Die Übung. Versuchen Sie, sich jeden Tag 30 bis 60 Minuten körperlich zu betätigen. Du kannst laufen, Fahrrad fahren, schwimmen oder irgendetwas anderes tun, was deine Herzfrequenz in die Höhe treibt. Kombiniere das mit Krafttraining, wie Yoga oder Gewichtheben. Wenn Sie ein Medikament einnehmen, das Ihren Blutzucker senkt, benötigen Sie möglicherweise einen Snack vor dem Training.
Beobachten Sie Ihren Blutzuckerspiegel. Abhängig von Ihrer Behandlung, insbesondere wenn Sie Insulin einnehmen, wird Ihr Arzt Ihnen mitteilen, ob und wie oft Sie Ihren Blutzuckerspiegel messen müssen.
Medikament
Wenn Änderungen des Lebensstils Sie nicht auf Ihren Zielblutzuckerspiegel bringen, benötigen Sie möglicherweise Medikamente. Einige der häufigsten für Typ-2-Diabetes sind:
- Metformin (Fortamet, Glucophage, Glumetza, Riomet). Dies ist normalerweise das erste Medikament zur Behandlung von Typ-2-Diabetes. Es senkt die Menge an Glukose, die Ihre Leber produziert, und hilft Ihrem Körper, besser auf das von ihm produzierte Insulin zu reagieren.
- Sulfonylharnstoffe. Diese Gruppe von Medikamenten hilft Ihrem Körper, mehr Insulin zu produzieren. Dazu gehören Glimepirid (Amaryl), Glipizid (Glucotrol, Metaglip) und Glyburid (DiaBeta, Micronase).
- Meglitinide. Sie helfen Ihrem Körper, mehr Insulin zu produzieren, und sie wirken schneller als Sulfonylharnstoffe. Sie könnten Nateglinid (Starlix) oder Repaglinid (Prandin) einnehmen.
- Thiazolidindione. Wie Metformin tabletten machen sie Sie empfindlicher für Insulin. Sie könnten Pioglitazon (Actos) oder Rosiglitazon (Avandia) bekommen. Aber sie erhöhen auch das Risiko von Herzproblemen, daher sind sie normalerweise nicht die erste Wahl für die Behandlung.
- DPP-4-Inhibitoren. Diese Medikamente – Linagliptin (Tradjenta), Saxagliptin (Onglyza) und Sitagliptin (Januvia) – helfen, Ihren Blutzuckerspiegel zu senken, aber sie können auch Gelenkschmerzen verursachen und Ihre Bauchspeicheldrüse entzünden.
- GLP-1-Rezeptoragonisten. Sie nehmen diese Medikamente mit einer Nadel ein, um die Verdauung zu verlangsamen und den Blutzuckerspiegel zu senken. Einige der häufigsten sind Exenatid (Byetta, Bydureon), Liraglutid (Victoza) und Semaglutid (Ozempic).
- SGLT2-Inhibitoren. Diese helfen Ihren Nieren, mehr Glukose herauszufiltern. Sie könnten Canagliflozin (Invokana), Dapagliflozin (Farxiga) oder Empagliflozin (Jardiance) bekommen. Empagliflozin hat sich auch bei der Verringerung des Risikos einer Krankenhauseinweisung oder des Todes durch Herzinsuffizienz als wirksam erwiesen.
- Insulin. Sie können nachts Langzeitspritzen wie Insulin Detemir (Levemir) oder Insulin Glargin (Lantus) einnehmen.
Auch wenn Sie Ihren Lebensstil ändern und Ihr Arzneimittel wie vorgeschrieben einnehmen, kann sich Ihr Blutzucker im Laufe der Zeit verschlechtern. Das bedeutet nicht, dass Sie etwas falsch gemacht haben. Diabetes ist fortschreitend und viele Menschen brauchen schließlich mehr als ein Medikament.
Wenn Sie mehr als ein Medikament einnehmen, um Ihren Typ-2-Diabetes zu kontrollieren, spricht man von einer Kombinationstherapie.
Metformin senkt Ihren Blutzuckerspiegel, indem es die Art und Weise verbessert, wie Ihr Körper mit Insulin umgeht.
Es wird normalerweise bei Diabetes verschrieben, wenn Ernährung und Bewegung allein nicht ausreichen, um Ihren Blutzuckerspiegel zu kontrollieren.
Metformin wird manchmal auch verwendet, um die Symptome des polyzystischen Ovarialsyndroms (PCOS) zu behandeln, einer Erkrankung, die die Funktion der Eierstöcke beeinflusst. Es ist nicht offiziell für PCOS zugelassen.
Metformin behandelt PCOS, indem es den Insulin- und Blutzuckerspiegel senkt. Dies kann auch den Eisprung verbessern und regelmäßige Perioden fördern, selbst wenn Sie keinen Diabetes haben.
Metformin ist auf Rezept als Tabletten, als Flüssigkeit zum Schlucken und als Pulverbeutel zum Auflösen in einem Getränk erhältlich.
Typ-2-Diabetes-Prävention.
Eine gesunde Lebensweise kann Ihnen helfen, Ihr Diabetes-Risiko zu senken.
Abnehmen. Eine Gewichtsabnahme von nur 7 bis 10 % kann das Risiko für Typ-2-Diabetes halbieren.
Aktiv werden. Dreißig Minuten zügiges Gehen am Tag reduzieren Ihr Risiko um fast ein Drittel.
Richtig essen. Vermeiden Sie stark verarbeitete Kohlenhydrate, zuckerhaltige Getränke sowie Trans- und gesättigte Fette. Begrenzen Sie rotes und verarbeitetes Fleisch.
Hör auf zu rauchen. Arbeiten Sie mit Ihrem Arzt zusammen, um eine Gewichtszunahme nach dem Aufhören zu verhindern, damit Sie nicht ein Problem schaffen, indem Sie ein anderes lösen. Sie und Ihr Arzt sollten zusammenarbeiten, um die beste Mischung für Sie zu finden. Normalerweise nehmen Sie Metformin weiter und fügen etwas anderes hinzu.
Typ-2-Diabetes-Komplikationen
Im Laufe der Zeit kann hoher Blutzucker Folgendes schädigen und Probleme verursachen:
- Herz und Blutgefäße. Sie haben ein bis zu fünfmal höheres Risiko, eine Herzkrankheit zu bekommen oder einen Schlaganfall zu erleiden. Sie haben auch ein hohes Risiko für verstopfte Blutgefäße (Atherosklerose) und Brustschmerzen (Angina pectoris).
- Nieren. Wenn Ihre Nieren geschädigt sind oder Sie an Nierenversagen leiden, benötigen Sie möglicherweise eine Dialyse oder einen Nierenersatz.
- Augen. Hoher Blutzucker kann die kleinen Blutgefäße im Augenhintergrund schädigen (Retinopathie). Wenn dies nicht behandelt wird, kann es zur Erblindung führen.
- Nerven. Dies kann zu Problemen mit der Verdauung, dem Gefühl in Ihren Füßen und Ihrer sexuellen Reaktion führen.
- Haut. Ihr Blut zirkuliert auch nicht so gut, daher heilen Wunden langsamer und können sich entzünden.
- Schwangerschaft. Frauen mit Diabetes haben häufiger eine Fehlgeburt, eine Totgeburt oder ein Baby mit einem Geburtsfehler.
- Schlafen. Sie könnten eine Schlafapnoe entwickeln, eine Erkrankung, bei der Ihre Atmung während des Schlafens aufhört und wieder einsetzt.
- Hören. Es ist wahrscheinlicher, dass Sie Hörprobleme haben, aber es ist nicht klar, warum.
- Gehirn. Hoher Blutzucker kann Ihr Gehirn schädigen und Sie einem höheren Alzheimer-Risiko aussetzen.
- Depression. Menschen mit der Krankheit werden doppelt so häufig depressiv wie Menschen, die sie nicht haben.
- Der beste Weg, diese Komplikationen zu vermeiden, besteht darin, Ihren Typ-2-Diabetes gut zu behandeln.
- Nehmen Sie Ihre Diabetes-Medikamente oder Insulin rechtzeitig ein.
- Überprüfen Sie Ihren Blutzucker.
- Essen Sie richtig und lassen Sie keine Mahlzeiten aus.
- Gehen Sie regelmäßig zu Ihrem Arzt, um nach frühen Anzeichen von Problemen zu suchen.

 Anzeichen und Symptome von Typ-2-Diabetes
Anzeichen und Symptome von Typ-2-Diabetes